健康情報を更新しました 「ヒートショック」
今月の健康情報は「ヒートショック」です。
ヒートショック
まだまだ寒い日が続きますが、皆さんは日常生活での温度差について気にしていますか?
入浴の際、寒い脱衣所で衣服を脱いで、そのまま浴槽へ急ぎ、慌てて熱いお湯を体にかける行為。
実はこれ、突然死につながる可能性のあるとても危険行為なんです。
今回の健康情報は、家の中の急激な温度差がもたらす身体への悪影響「ヒートショック」についてのお話です。

日本では、家族が集まる居間などには暖房器具を置きますが、脱衣所や浴室に置くという習慣があまりない地域もあります。
時に温度差は10℃以上になることもあり、このような環境下で入浴をする場合、暖かい居間から寒い脱衣所への移動、そして熱い湯船への移動という動きの中で、急激な温度変化が短時間のうちに起こり、これに伴い血圧の急激な上昇・下降が引き起こされます。
これを「ヒートショック」と言い、体に大きな負担をかけるため、突然死につながる要因となります。
【入浴に伴う血圧の変動】
・暖かい部屋から寒い脱衣所に行くと血圧が上がる。
↓
・熱い湯船に入ると交感神経が緊張し、血管が収縮して血圧がさらに高くなる。
↓
・ゆっくり湯につかるうちに血圧が下がる。
↓
・湯船を出て体が急速に冷えると再び血圧が上がる。
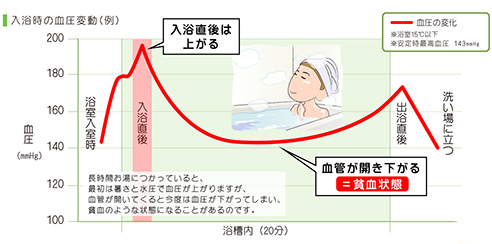
血圧の大きな変動で亡くなる方も多いので、ご家族が「今日は長いな」
と思ったら声をかけましょう。
月間「栄養と料理」2013年2月号より再編集(女子栄養大学出版部)
監修:東京都健康長寿医療センター顧問 桑島 巌 先生
急激な温度変化により、血圧が大きく変動することで、以下の症状を発症する恐れがあります。

(急激に血圧が上昇した場合)
■脳出血
■脳梗塞
■心筋梗塞

(急激に血圧が低下した場合)
■脳貧血によるめまい→溺れる可能性大

いずれの場合も、発見・対応が遅れると死に至る可能性があります。
このような状況に遭遇したら、すぐに救急車を呼びましょう。
以下の人は、ヒートショックの影響を受けやすいと言われています。

■65歳以上である
■高血圧・糖尿病・動脈硬化などの持病がある

■肥満気味である
■不整脈である

■自宅の脱衣所や浴室・トイレに暖房器具がない
■一番風呂に入ることが多い
■熱い風呂が好き

■お酒を飲んでから入浴することがある
ヒートショックへの対策・予防法で重要なのは、住宅内の温度差を小さくすることです。
浴室に加え、トイレなども暖かく保つと効果的です。
■脱衣所や浴室、トイレへの暖房器具の設置
冷え込みやすい脱衣所や浴室、トイレを暖房器具で暖めるのが最も効果的です。
■事前に浴槽のふたを開けたり、浴室の床や壁に温かいシャワーをまくなどして、浴室を暖めておく。

脱衣所と浴室との温度差をなくしましょう。
■入浴時の温度設定を41℃以下に
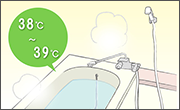
■ヒートショックの影響を受けやすい人は、一番風呂を避ける

一番風呂はお湯が熱く、浴室がまだ寒い状態なので、ヒートショックを起こしやすいです。入浴の際はかかり湯をしてから浴槽に入りましょう。
■ひとりでの入浴を控える
高齢者の入浴などの場合、可能であれば家族による適切な見守りを行いましょう。
■夕食前・日没前の入浴
日中は日没後に比べ、外気温が比較的高く、脱衣所や浴室がそれほど冷え込みません。
■食直後・飲酒時の入浴を控える

食後1時間以内や飲酒時は、血圧低下を起こしやすいので、入浴を控えた方がよいでしょう。
ヒートショックが冬場に多いのは、「熱いお湯に浸かる日本の入浴文化」によるものであるとも考えられています。
寒くて体が冷えがちな冬は、1日の終わりにお風呂で体を温めて、湯船にゆっくり浸かる時間も大切ですが、温度差が招く危険と隣合わせであることを忘れてはなりません。
予防法・対策については、できるところから日常生活に取り入れ、高齢者や持病がある方と同居している場合は、ご家族の方が、定期的な声掛けや、本人に注意を促すなどしヒートショックによる事故を防ぎましょう。
提供:メディアコンテンツファクトリー
健康情報を更新しました 「1月に多い事故について」
今月の健康情報は「1月に多い事故について」です。
1月に多い事故について
1月は、飲酒やお餅による事故など、この時期の行事が原因となる事故の報告が増える時期でもあります。
寒さと乾燥が厳しくなり、暖房器具による事故や、地域によっては積雪による転倒被害なども。
今回の健康情報のテーマは「1月に多い事故」についてご紹介いたします。

年末年始は餅付きのイベントに参加したり、お餅を食べる機会が増えると思います。この時期に必ず報じられるのが窒息事故です。窒息事故は調理方法の工夫や食べ方などで、ある程度予防することが可能です。
高齢者や小さな子どもが食べる際には、特に注意が必要です。
昔から「お餅」は、よく喉に詰まる食べ物として知られていますが、厚生労働省の調査では、ごはん・パン・お粥にいたる穀類が最も多く、その次に、あめやだんご、カップ入りゼリーなどの菓子類が注意が必要な食品であるということが明らかになっています。

【窒息事故例の主な原因食品】
・もち
・ご飯(おにぎり含む)
・パン
・だんご
・お粥
・あめ
・カップ入りゼリー
厚生労働省HP 「食品による窒息の現状把握と原因分析」参照

・一口で食べやすい大きさに切っておく。
・急いで飲み込まず、ゆっくりとよく噛む。
・飲み込まないうちに、次の食品を口に入れない。
・食事の際は、お茶や水などを飲んで喉を湿らせる。
・食事中は、歩き回ったり寝ころばない。
・高齢者や小さな子どもが食事をする際は、目を離さないようにする。

何らかの食品を喉に詰まらせ呼吸が出来ない状態を発見した場合、すぐに救急車を手配します。
次に、異物の除去を始めます。当人に呼びかけを行い、意識がある場合は可能な限り咳をさせましょう。
咳をすることで異物を喉から除くことができます。
もしも咳が出来ない場合や異物が出てこない場合は、背部叩打法(はいぶこうだほう)を行います。
【背部叩打法(はいぶこうだほう)】
気道に異物が入ったとき除去する方法の一つ。
1.頭を体より低くさせる。
2.背中をたたきやすいように、窒息者の横(後ろ)に回る。
3.手のひら全体で背中(肩甲骨)を強く、素早く何度も叩く。
※1歳未満の子どもにも可能

雪の降った翌朝などは路面が凍結しているため、転倒事故による骨折が増加します。
特に高齢者は、転倒による骨折が寝たきりや介護の原因となることもあり、「要介護」となる原因の1割近くを占めています。
天気によっては、不要な外出は避けるなどして、十分に注意しましょう。
冬は灯油、電気、ガスを使った暖房器具の使用が増えます。これらの製品は扱い方を間違えると、重大な事故につながる恐れがあります。いつも使用しているものだからと油断せず、使用する際は細心の注意を払いましょう。

毎年多くの事故が報告されているのが「電気ストーブ」です。火を使わないので、気持ち的な油断ができやすく、カーテンなどの近くに置いたり、衣類を乾かすために使用し、接触することで火が出て大惨事を引き起こします。

・周囲に可燃物を置かない。
・衣類を乾かすために使用しない。
・目の届くところに置く。
・使用しないときは、コンセントを抜いておく。

使用時に一酸化炭素が急激に増加し、中毒になる恐れがあります。無臭のため気付きにくく、一酸化炭素中毒で死亡するケースもあるので注意が必要です。

・換気は小まめにおこなう。(1時間に1回程度)
・スプレー、カセットボンベなどの可燃物を近くに置かない。
・灯油は長い時間保管しておくと変質し酸化劣化するため、管理に注意する。
・火をつけたまま給油し、灯油がこぼれ引火する事故も多いため、必ず火を止めてから給油を行う。

40~50度で比較的温度が低い場合でも、皮膚に長時間触れていると低温やけどを起こします。低温やけどは皮膚の深いところで起きるので治りにくい場合があります。

・湯たんぽなどを使用する場合は、直接肌に当たらないように厚手のタオルなどで包んで使用する。
・使い捨てカイロを使用する場合は、就寝時の使用は避け、直接肌に貼るなどの行為もやめる。
有効期限の切れたものは、温度変化に注意する。
今回ご紹介した事故は一例です。
ちょっとした気の緩みが、重大な事故を招く場合もありますので、普段から、気を付けて生活しましょう。
提供:メディアコンテンツファクトリー
健康情報を更新しました 「急性アルコール中毒」
今月の健康情報は「急性アルコール中毒」です。
急性アルコール中毒
これから年末年始にかけて、成人の方は何かとお酒を飲む機会が増えるのではないでしょうか。
今回の健康情報では急性アルコール中毒について取り上げ、お酒の正しい知識と付き合い方についてご紹介したいと思います。
短時間に多量のアルコールを摂取することによりアルコール血中濃度が上がり生じる中毒のことです。運動機能に障害が出たり、一時的な意識障害に陥ることがあります。一般的には「酩酊(めいてい)」以上の状態にあることを指します。
血中濃度0.1%~0.3%程度。理性をつかさどる大脳皮質の活動が低下すると、本能や感情をつかさどる大脳辺縁系の活動が活発になり、軽い酩酊状態となる。やがて小脳にまで麻痺が広がると運動能力に影響が出て、足元がふらついたりする他、呼吸が早くなったり、吐き気を感じるようになる。
血中濃度による「酔い」の状態分類

以下のような症状が出た場合には、注意が必要です。
周囲にそのような症状の人を発見した場合には、すぐにアルコールの摂取をとめ、手当を行なったり、場合によっては救急車を呼ぶなどの対応を取りましょう。
■悪寒・震え
■呂律(ろれつ)が回らない・歩行困難
■呼吸回数の減少
■意識低下・痙攣・失禁など

急性アルコール中毒の症状がある場合は、まずは近くの人が応急手当を行いましょう。
症状の度合いに応じて医療機関を受診させましょう。
症状の判断や詳しい治療の内容については担当医師にお尋ねください。
■頭痛・吐き気がある場合
症状が軽度な状態である場合は、飲酒をストップさせ、水分補給をするよう促しましょう。
自分でムリに吐こうとしたり、意識がもうろうとしている人を吐かせるのは絶対にやめましょう。嘔吐物が逆流し、喉に詰まって窒息したり、消化管が裂けて出血する可能性があります。
■身体を温め経過観察
アルコールを解毒する薬はないため、軽度な症状であれば自然にアルコールが抜けるのを待つことになります。「泥酔」以上の状態になれば、血圧が下がり、低体温症を引き起こす場合があります。低体温を防ぐために毛布などで身体を温め、経過を観察します。
水分を補給させる場合は、冷水ではなく、人肌程度の白湯が効果的です。

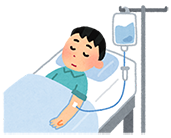
■医療機関にて点滴を行う
多くの病院で実施されているのが、アルコールを体外へ排出させるための点滴(輸液)と、利尿薬の投与です。回復の様子を見ながら、適宜点滴量を加減していきます。
脱水症状を緩和する時にも点滴が行われます。
症状が軽度~中程度であれば、点滴のみで回復することが多いと言われています。
■入院治療
重度の場合は、入院による経過観察が必要となる場合があります。
重篤な状態で呼吸困難に陥っている場合は、気道を確保するために気管内挿管を行います。
その他、意識障害の原因に応じた処置を行います。
楽しい雰囲気を一変させる「急性アルコール中毒」。
自分が「ならない」、他人を「させない」ために以下のポイントに注意しましょう。

■飲めない人は事前に、飲めない体質であることを周囲に伝えておきましょう。
体質的に飲めないタイプの人は、練習でお酒の耐性がつくわけではありません。
周囲に合わせてムリに飲もうとすることはやめましょう。
■一気飲み、飲酒の強要は絶対にいけません。
一気飲みは血中アルコール濃度が一気に上昇する危険行為です。
他人への強要も事故に繋がる元です。絶対にやめましょう。
また、万が一勧められた場合は、断りましょう。

■ゆっくり食事を楽しみながら飲みましょう。
最初の30分間は血中アルコール濃度が上昇し始める時間です。この時間は出来
るだけゆっくり飲むように心がけましょう。胃が空っぽの状態でお酒を飲むと、胃の粘膜を傷つけたり、吸収を早めることになります。食事もしっかり取るようにしましょう。

■水分補給を忘れずに
お酒=水分補給ではありません。適宜、お水や炭酸水などを取り入れましょう。ウイスキーや焼酎などの、アルコール度数の高いお酒を飲む場合は、水で割るかチェイサーを用意し、お酒の濃度を調整しましょう。

■自制心を忘れずに
飲み過ぎてブレーキが利かなくなる人がいますが、そういう人は要注意!お酒で失敗したことがある方は、過去の苦い経験を思い出し、自分にストップをかけるようにしましょう。
お酒は上手に付き合えば、決して悪いものではありません。
各自節度を守り、安全で楽しい飲み会になるよう、心がけましょう。
※未成年者の飲酒は法律で禁止されています。周囲の大人は、未成年者の飲酒を防止し、その機会を見過ごしてはいけません。

提供:メディアコンテンツファクトリー
健康情報を更新しました 「ご存知ですか?「セルフメディケーション税制」」
今月の健康情報は「ご存知ですか?「セルフメディケーション税制」」です。
ご存知ですか?「セルフメディケーション税制」
「セルフメディケーション税制」という言葉を知っていますか?
これは、平成29年1月1日から開始される新たな制度で、購入した市販の医薬品(スイッチOTC医薬品)について1年間の購入金額に応じて、所得控除を受けることができるというものです。
対象となるスイッチOTC医薬品の年間購入額が1万2,000円を超え、本特例の適用条件を満たす一定の取り組みを行った方に適用される所得控除のことです。
医療薬から市販薬(ドラッグストア等で購入可能な薬)に転用された医薬品のことです。
・かぜ薬
・胃腸薬
・鼻炎用内服薬
・水虫・たむし用薬
・肩こり、腰痛、関節痛の貼付薬など
※上記薬効の医薬品の全てが対象となるわけではありませんのでご注意ください。
以下の条件すべて満たせば、申請対象となります。
①所得税、住民税を納めている。
②1年間(1~12月)に健康の維持増進および疾病予防の取り込みとして、以下のいずれかを受けた方。
・特定健康診査
・予防接種
・定期健康診断
・健康診査
・がん検診

③ご自身・または生計を共にする配偶者その他の親族に係る一定のスイッチOTC医薬品を、1年間(1~12月)で、1万2,000円以上購入している。
年間購入金額が1万2,000円を超えるときは、その超えた部分の金額(申請者の扶養家族分を含む、上限8万8,000円)が対象
平成29年1月1日から平成33年12月31日までの間
以下の手順で申請が可能です。

①ドラッグストア等で薬を購入し、レシート(領収書)をもらいます。
※申請時に必要となるので、すぐに捨ててしまわないよう要注意!
②現行の「医療費控除制度」同様、確定申告時に課税所得から控除される金額を差し引いて確定申告を行います。その際、レシート(領収書)を提出しましょう。

例)
年間¥20,000分の対象医薬品を購入した場合
¥20,000-¥12,000=¥8,000が課税対象の所得税から控除されます。
※年間¥100,000以上購入した場合は、上限の¥88,000が控除されます。

③指定の口座に還付金が振り込まれます。
平均寿命が延び続ける現在、セルフメディケーションという考え方が広まってきています。
健康管理を自身で行うことで、健康に対する意識を高め生活習慣病等を自身の力で予防することを目的としています。
例)
・健康管理として、不足していると考えられる栄養素をサプリメントなどで補う。
・軽度の症状の緩和や予防として、一般用医薬品を使用し、治療を行う。
→転んでケガをした際、自ら消毒をし、絆創膏を貼る処置を行った。
■日常的な医療管理に繋がる
■医療や薬の知識が身につく
■医療機関利用のための手間と費用を省くことができる
■医療機関に対する過負荷(医師の過労や、「3分間診療」など)の軽減
これからの時代、『自分自身の健康に責任を持ち、軽度な身体の不調は自分で手当てすること』が求められるようになってきます。
自ら考え、行動し、自身の健やかな生活を守っていきましょう。
提供:メディアコンテンツファクトリー
健康情報を更新しました 「乳がん」
今月の健康情報は「乳がん」です。
乳がん
胸のしこりや痛み、違和感を感じたとき、あなたが一番心配に思うことは「もしかして乳がんかも…?!」ということではないでしょうか。
乳がんは世界的にみても女性に多く発症するがんと言われています。日本人女性のうち、乳がんを発症する割合は約20人に1人と言われており、また、乳がんで死亡する女性の数は年間約1万人弱とされています。
10月はピンクリボン運動月間です。今回の健康情報では「乳がん」についてご紹介したいと思います。
 |
ピンクリボン(Pink ribbon)とは、乳がんの正しい知識を広め、乳がん検診の早期受診を推進すること、などを目的として行われる世界規模の啓発キャンペーンのこと。 |
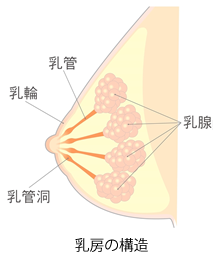
乳房の中には、乳汁をつくり、分泌するための乳腺組織があります。
乳がんとは「乳腺」から発生する癌で、脂肪からは発生しません。
他のがん同様に細胞の遺伝子異常の蓄積によって発生することが分かっています。また、発生・進展ともにホルモンに依存している点が特徴です。大人の女性の乳房は、乳頭を中心に乳腺が放射状に15~20個並んでいます。
乳がんの発見につながる症状として「胸のしこり」がよく知られていますが、
その他にも色々な症状があります。「おかしいな!?」と感じたら、すぐに医師に相談しましょう。
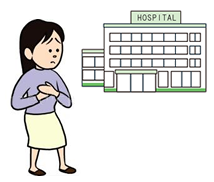
こんな症状ありませんか?
■乳房の皮膚の陥没、えくぼ、ひきつれ
■脇の下の腫れやしこり
■乳房のしこり
■乳頭からの分泌物
■乳房の発赤や痛み
■乳頭・乳輪の湿疹・びらん
乳がんが小さいうちは、これらの症状が見られないことがあります。特に気になる症状がなくても、定期的な乳がん検診を受けることは大切です。
乳がんの原因として他のがん同様に細胞の遺伝子異常の蓄積によって発生することが分かっています。また、乳がんには以下のリスクファクターがあるとされています。
■初産年齢が高い
■出産歴がない/授乳歴がない
■初潮が早い/閉経が遅い
■ホルモン補充療法を長期間受けている
■家族に乳がんや卵巣がんになった人がいる
■子宮体がん、卵巣がんに罹ったことがある/乳がんや異型などの乳房良性疾患の既往
■飲酒量が多い/肥満気味である
乳がんは、日本人女性のがんの中で一番多いがんです。女性のがん罹患率(りかんりつ)は、30歳代から徐々に増えはじめ、40歳後半~50歳前半にピークを迎えます。また、2015年には、乳がんが原因で亡くなった方が、13,584万人に上り、1980年代と比べ3倍以上になっていることが、厚生労働省の調査で明らかになっています。
では、なぜ、乳がんを患う女性の割合が増加してきたのでしょうか?
日本では今、乳がんが急増しています。その背景として①食生活の欧米化による肥満、②女性の社会的進出に伴い増加傾向にある、高齢出産や出産を経験しないということがあげられます。

食生活の欧米化で肥満の女性が増加

脂肪に蓄えられる女性ホルモンの量が増え、過剰に
皮下脂肪はエネルギーだけでなく、エストロゲンなどの女性ホルモンを蓄えています。脂肪の増加は女性ホルモンの過剰な蓄積を招くリスク要因です。

女性の社会的進出等により未出産・高齢出産の割合が増加

乳腺が長期間エストロゲンの影響を受け発がんが促進
未婚女性は既婚女性に比べ、乳がんのリスクが高いことが世界各国の研究で認められており、乳がん死亡率は既婚女性の3.7倍と報告されています。また、初潮の低年齢化や高齢出産、閉経年齢の高齢化なども原因のひとつと考えられています。
「乳がん」と聞くと、とても怖いイメージがあると思います。「抗がん剤治療」「乳房全摘」「生存率」「再発の不安」・・・・など、様々な不安が脳裏を過るかもしれません。
しかし、乳がんは早期発見・治療を行い、適切な対応をとることで、上手に付き合っていくことのできる病気であり、治療法についても、色々な手段を選べる時代です。
そのためにも、セルフチェックや定期検診を積極的に受けることをオススメいたします。
①救命効果
最大のメリットは、早期発見・早期治療による救命です。
②早期のがんを発見
何らかの症状があり外来を受診した場合には、進行した乳がんが見つかるケースが少なくありません。
何の自覚症状もない方にがんが見つかった場合、そのがんは、まだ救える可能性の高い早期がんである可能性が高いのです。
③その他の病気を発見できる場合がある。
検診を行うことで、がんになる前段階の病変が見つかることもあります。病変が見つかった場合でも、経過観察を行い、必要に応じて治療をすることで、「がん化」を防ぐことが可能です。
■月に一度のセルフチェック
普段から、自分の胸の状態を見て触って知っておくことで、些細な変化に気付けることがあります。
■乳がん検診を受けましょう
40歳を迎えたら、2年に一度、乳がん検診を受けることが国の指針で進められています。
まだ規定の年齢に達していない方も、ご自身のことですので、検診を受けましょう。
乳がんは、全ての女性に起こりうる病気の一つです。
少しでも気になることがある場合は、一人で悩まずに、まずは家族や医師に相談しましょう。
提供:メディアコンテンツファクトリー
健康情報を更新しました 「秋の食中毒にもご用心」
今月の健康情報は「秋の食中毒にもご用心」です。
秋の食中毒にもご用心
食中毒とは、食中毒の原因となる細菌やウイルスが付着した飲食物を食べた結果生じる健康被害です。
食中毒は梅雨時期~夏場に多いと思われていますが、実は秋(9月~10月)にも多く発生します。
涼しくなり、食品の保管方法に関する注意が緩んでしまったり、行楽シーズンや運動会など、屋外で飲食する機会が増えることが原因としてあげられます。また、夏バテによる免疫力の低下も原因の一つとして考えられます。
食後、早ければ数時間~1日程で寒気や発熱、嘔吐、下痢などを発症します。
症状が重い場合には死に至る場合もあるので、適切な処置が必要です。
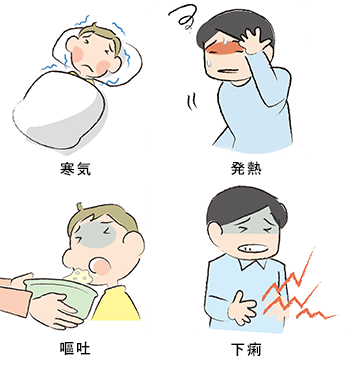
食中毒を引き起こす主な原因は、「細菌」や「ウイルス」です。
夏場は、高温多湿により、細菌が繁殖しやすい細菌性食中毒が多く、秋以降~冬場にかけては生カキや魚介類によるウイルス性食中毒が多くみられます。
| 細菌 | 高温度や高湿度などによって食べ物の中で増殖し、それを食べることで引き起こします。 | O-157 サルモネラ菌 |
| ウイルス | ウイルスは自ら増殖しませんが、体内に入ると、腸管内で増殖し、食中毒を引き起こします。 | ノロウイルス |
| その他 | 「自然毒」や「科学物質」などにより発生します。 | 毒キノコ、フグ 殺菌剤など |
食中毒を起こしやすい食品としては、生鮮食品が第一にあげられます。
肉類や魚介類、卵、およびその加工品などで、特に加熱していない料理に多くみられます。
また、弁当などでつくりおきした食品も保管方法により原因になることがあります。
秋ごろに多い食中毒の原因菌として報告されているものは以下の通りです。
■腸炎ビブリオ…生で食べる刺し身やすしなどに多い。
■ボツリヌス菌…真空パック入り食品、ビン詰めや缶詰の食品、発酵食品に多い。
■セレウス菌…チャーハン、おにぎり、仕出し弁当など。
■ブドウ球菌…人の手を介して感染するため、おにぎり、すしなどに多い。
治療法
治療法は病原体により異なります。

ウイルス性の場合は特効薬がないため、対症療法となります。
脱水症状を防ぐため、経口補水液などでこまめに水分を補給してください。
また、胃腸に負担のかからない食事をとるよう心がけましょう。
症状が重い場合や、改善が見られない場合は、早めに医療機関を受診し、主治医にご相談ください。

食中毒の予防には原則があります。「菌をつけない」「菌を増やさない」「菌を殺す」です。
| 菌をつけない | ・こまめに手洗いをしましょう。 ・清潔な環境で調理、食事をしましょう。 |
| 菌を増やさない | ・食事や食材を長時間放置してはいけません。 ・調理した後はすぐに食べましょう。 |
| 菌を殺す | 十分な加熱や冷却で菌を殺したり、増殖させないようにしましょう。 |
気になる症状が見られたら、すぐに医師に相談し、早めに受診しましょう。

提供:メディアコンテンツファクトリー
健康情報を更新しました 「伝染性膿痂疹(でんせんせいのうかしん)<とびひ>」
今月の健康情報は「伝染性膿痂疹(でんせんせいのうかしん)<とびひ>」です。
伝染性膿痂疹(でんせんせいのうかしん)<とびひ>
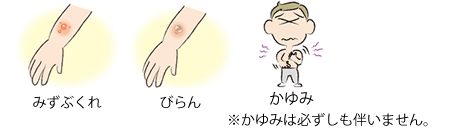
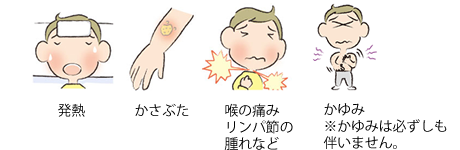
伝染性膿痂疹(でんせんせいのうかしん)<とびひ>は湿疹などを掻いた傷口に連鎖球菌などの細菌が感染して起きる皮膚炎です。炎症が広がる様子からとびひと呼ばれます。
水疱、びらんを特徴とする水疱性膿痂疹(すいほうせいのうかしん)と、厚い痂皮(かひ)を特徴とする痂皮性膿痂疹(かひせいのうかしん)に大別されます。
強い伝染性があり子どもの場合、幼稚園や保育園、プールなどで感染することが多い病気です。大人でも感染するケースがあるため、注意が必要です。
黄色ブドウ球菌
健康な人の皮膚の表面や鼻の中にいる常在菌。
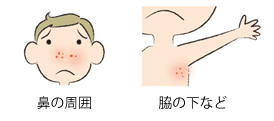
主として夏
(暖房の普及で冬場でも見られる)
7歳未満の乳幼児
化膿連鎖球菌
健康な人の皮膚の表面や鼻の中にいる常在菌。
A群β溶血性連鎖球菌(溶連菌)とも呼ばれる。
季節に関係なし
年齢に関係なく大人でも発症

原因となる細菌を退治します。症状が重くならないうちに治療を始めると、より早く治ります。
症状に応じて主治医にご相談ください。
薬の種類 |
効能 |
形状 |
|---|---|---|
| 抗菌薬 | 原因となる細菌を退治する。 | 内服薬 外用薬 |
| 抗ヒスタミン薬 抗アレルギー薬 |
かゆみを抑える。 | 内服薬 外用薬 |
| 亜鉛華軟膏 プロペトなど |
創面を保護する。 | 外用薬 |
・指示された期間は、きちんと飲み薬や塗り薬を使用しましょう。

・患部を清潔に保ちましょう。(入浴時は患部をそっと洗います)
・治療の開始当初は、湯船に入るのは避けて、シャワーを使いましょう。
・医師の許可がない限り、湯船・プールは控えましょう。
■清潔に保つことが第一です。
■普段から爪などは短く切り、手洗い、入浴などをしっかり行いましょう。
■家族に感染者がいる場合は、湯船を入れることを控え、タオルや衣類は共有しないようにしましょう。
■感染性が高いので、早めに受診しましょう。
これからの時期は
・汗をかきやすく不潔になりやすいこと
・あせもや虫刺されが増えること
・高温多湿で菌が増殖しやすいこと
などの原因により、伝染性膿痂疹<とびひ>が流行しやすくなります。
気になる症状が見られたら、すぐに医師に相談し、早めに受診しましょう。

提供:メディアコンテンツファクトリー
健康情報を更新しました 「気管支喘息」
今月の健康情報は「気管支喘息」です。
気管支喘息
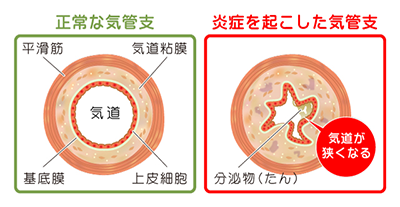
気管支喘息は気管支の慢性炎症が原因で起こり、発作的な咳や呼吸困難が起こります。
小さな子どもから成人までがかかる病気で、重度の発作は命に関わる場合があります。
季節の変わり目にも起きやすく、夏~秋の間や、秋~冬の間といった時期も注意が必要です。
気管支の慢性的な炎症で呼吸困難が起こる病気です。
炎症を起こした気管支内に分泌物が出現する場合もあり、結果、気道が狭くなり、発作が起きます。
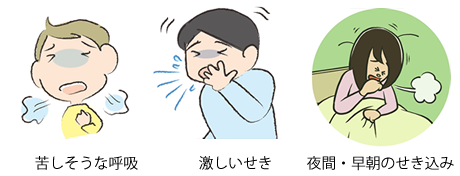
■「ゼーゼー」「ヒューヒュー」という喘鳴(ぜんめい)が聞こえる苦しそうな呼吸を出します。
■激しいせきをします。
■夜間から早朝に症状が出やすいのが特徴です。
喘息の発作は気管支が色々なものに刺激されて起こります。
■アレルギーを起こす物質食べ物や化学物質、ハウスダスト、タバコの煙などが発作の原因として挙げられます。
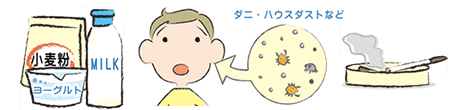

■呼吸器感染
風邪、インフルエンザ、副鼻腔炎などの呼吸器感染が喘息発作の原因となる場合もあります。
激しい運動をした後に起こります。

ストレスにより発作を起こすことがあります。

季節の変わり目は温度差が大きいため発作が起こる原因となります。
治療の例としては以下のものがあります。症状に応じて、主治医にご相談ください。

吸入ステロイド薬を服用。
■発作が起きたとき
1.気管支拡張薬を服用
2.落ち着いたら、水を飲ませて痰(たん)を出しやすくする。
すぐに医療機関を受診してください。
発作を起こさない環境をつくり、喘息を予防することが重要です。
アレルギーの原因となるダニなどを排除します。
空気清浄機なども活用しましょう。
気管支の過敏性を促します。

毛のあるペットは原因となるフケが付着しやすいです。
発作を起こさないようにすることが重要です。アレルギーの原因になるものは除去するなどの対策をとりましょう。

提供:メディアコンテンツファクトリー
健康情報を更新しました 「アデノウイルス感染とプール熱」
今月の健康情報は「アデノウイルス感染とプール熱」です。
アデノウイルス感染とプール熱
6月より全国の学校(幼稚園~高校)にてプール開きがスタートします。
6月はプールを利用する機会が増え、アデノウイルスとプール熱(咽頭結膜炎)の感染が徐々に増え始める時期でもあります。
今回はそんな二つの病気についてご紹介します。
アデノウイルスによる夏風邪の一種です。
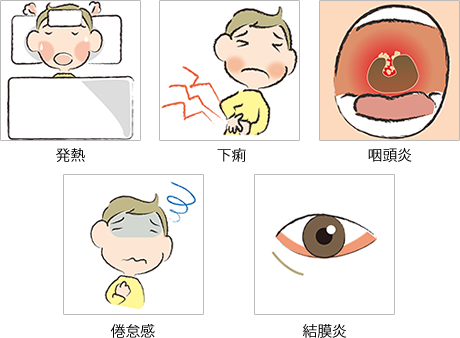
■発熱、頭痛
■下痢
■のどの痛み(咽頭炎)
■食欲不振
■全身倦怠感
■目の充血、涙目、痛み(結膜炎)
※熱以外の症状は7日程度で治まります。
アデノウイルスの感染が原因です。
■潜伏期間は5~7日とされています。
■眼に永続的な障害を残すことはありません。
アデノウイルス自体を退治する薬というのは存在しないため、症状を抑える対症療法を行います。
■熱がひどい時
解熱剤を使用します。
■結膜炎には
点眼薬を使用します。

のどの痛みに加え、発熱期間が非常に長く、食欲不振になります。

発熱期間が長いため、脱水症状が出ます。

治った後でも比較的長期間、便などからウイルスが排出されることがあります。
アデノウイルス感染症の一種で、結膜炎などを起こします。
プールを介して流行しやすいため、プール熱と呼ばれます。
■高熱
■腹痛
■頭痛
■目の痛み、かゆみ
■のどの痛みなど
5~6日の潜伏期間後に高熱や咽頭炎、結膜炎の症状が現れます。
38~40度の高熱が4~7日続きます。のどの痛み、目の痛みや充血、かゆみの症状が起こります。
感染した子供の鼻水や唾液が原因で伝染します。プールに限らず日常生活でも飛沫感染する事があります。
対症療法が中心です。
■高熱時
解熱剤を使用します。
■頭痛やのどの痛みには
抗炎症剤や鎮痛剤を使用します。
■目の症状には
ステロイド点眼薬を使用します。

気になる症状が見られたら、すぐに医師に相談し、お子さまの感染の重症化を防ぎましょう。

提供:メディアコンテンツファクトリー
健康情報を更新しました 「五月病とストレス」
今月の健康情報は「五月病とストレス」です。
五月病とストレス
新入社員や大学の新入生などに多く見られる「五月病」。
「五月病」は、実は、正式な医療用語ではありません。
環境の変化に対応できないことで起こる、心身の不調の総称です。
適応障害や軽度のうつ病との見分けがつきにくいため、
症状が続いたり、悪化したりするような場合は、早めに専門医に相談しましょう。
■気力がわかない
■イライラしやすい・怒りっぽくなる
■食欲低下、もしくは、過食
■外出するとき気が重い
■原因不明の体調不良
(動悸、吐気・嘔吐、便秘・下痢、腰痛、肩こり、めまいなど)
「五月病」にならないためにも、日々のストレスケアを心がけてください。
ストレスとは、心や体に負荷がかかった状態をいいます。
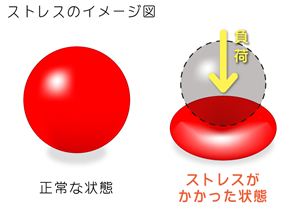
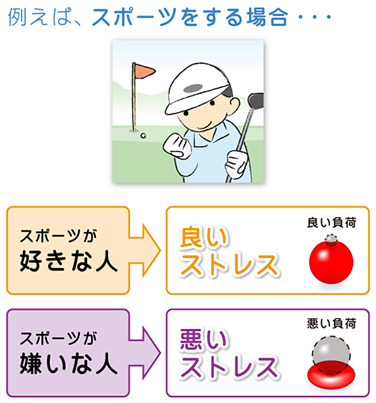
同じことでも、受け取る人によって「良いストレス」になる人と、「悪いストレス」になる人がいます。
「悪いストレス」状態が続くと、心身の不調となって現れることがあります。
ストレス解消には、積極的な休養をとってリフレッシュすることが大切です。
自分に合うストレス解消法を見つけてください。

ストレスによって過剰に分泌された交感神経系ホルモンを筋肉活動で消費します。
静動を沈静化し、心身の疲れを癒やします。
・旅行
・部屋の模様替え
・カラオケなど

・家族との団らん
・友人と食事
・団体スポーツなど

・酒を飲む
・おいしいものを食べる
※ただしこれらは一過性のものです。

・絵を描く
・音楽演奏
・料理をする
・日曜大工など
日常生活に支障をきたすほどの状態を悪化させてしまう前に、早めに専門医に相談することも重要な手段です。

提供:メディアコンテンツファクトリー
